
BRCAタンパク質は、DNA(デオキシリボ核酸)に生じた変異を修復するタンパク質です。
そのためBRCA1またはBRCA2遺伝子のどちらか一方に変異が起こると、異常のあるBRCAタンパク質がつくられます。
その結果、DNAに生じた変異をうまく修復できなくなり、がんが発生しやすくなると考えられています。
網羅的癌感受性検査 (BRCA1, BRCA2遺伝子検査)は、がんの発生に関わるBRCA1またはBRCA2変異があるか(がんのリスクがあるか)を検査します。
BRCA遺伝子とは、紫外線や化学物質等の外部環境により損傷し変異したDNA(デオキシリボ核酸)を修復し、がんを抑制する働きを持つ遺伝子です。
BRCA遺伝子に含まれるBRCAタンパク質がDNAに生じた変異を修復するため細胞は正常に保たれます。
DNAの変異を修復する働きのあるBRCA遺伝子に変異が起きた場合、含まれるBRCAタンパク質に異常が生じ、DNAの変異が修復されなくなります。
その場合、DNAが変異したままの正常でない細胞が残り、がん発生の確率が高まるとされています。
BRCA変異遺伝子は、両親より遺伝により受け継ぐ場合がほとんどです。
変異を持ったBRCA遺伝子を受け継いだ場合、 正常な(変異のない)BRCA遺伝子を持つ場合と比較すると若い年齢で乳がんおよび卵巣がん発症の確率が高まる傾向にあります。
| 集団タイプ | 発生確率 |
|---|---|
| 一般女性人口の集団の乳がん発症確率 | 一生のうちに12%程度 |
| 有害なBRCA1変異を受け継いだ女性 |
80歳までに約72%と推定
診断後、20年以内にもう片方の乳がん発症確率約40% |
| 有害なBRCA2変異を受け継いだ女性 |
80歳までに約69%と推定
診断後、20年以内にもう片方の乳がん発症確率約26% |
| 集団タイプ | 発生確率 |
|---|---|
| 一般女性人口の集団の卵巣がん発症確率 | 一生のうちに1.3%程度 |
| 有害なBRCA1変異を受け継いだ女性 | 80歳までに約44%と推定 |
| 有害なBRCA2変異を受け継いだ女性 | 80歳までに約69%と推定 |
BRCA変異遺伝子を持つか否かを知ることは重要ですが、BRCA変異遺伝子を持つ人は稀なため、すべての人を対象に検査をする必要はないとされています。
米国予防医学専門委員会(USPSTF)では、乳がん、卵巣がん、卵管がん、腹膜がんを発症した家族がいる女性についてはBRCA変異遺伝子を持つ可能性が高いため、がん遺伝学専門の医療従事者によるカウンセリング受診が推奨されています。
遺伝子変異検査を受け、その結果によりがん発症確率について知ることで精神面の影響が及ぶ可能性があります。
また、自身だけでなくその家族や親族にもかかわるため、結果によっては社会的・経済的思考や選択、医療行為の選択に影響が及ぶ可能性も十分に考えられます。
結果が100%でない可能性も考えられます。
そのためにも検査を受ける前に、がん遺伝学専門の医療従事者によるカウンセリングを受診することを強くおすすめします。
BRCA遺伝子変異の可能性がある家族ががん発症かつ存命している場合、遺伝子変異検査を受けることに了承してもらえるのであれば、検査を受けることを強くおすすめします。
18歳未満の場合、専門家間で遺伝子検査を実施することは推奨されていません。
18才未満ではがんが発症するケースが極めて低く、様々なリスクが考えられるためです。
アシュケナージ系ユダヤ人はBRCA1,BRCA2遺伝子に関連した遺伝性乳がん・卵巣がん症候群 (HBOC) の割合が多く、アシュケナージ系ユダヤ人を除いた一般の集団と比較して10倍の遺伝性乳がん・卵巣がん発症リスクを有していると推定されています。
検査は、口腔粘膜からDNAを採取して実施します。
検査を受けるには、問診票、同意書、依頼書の提出が必要です。
結果は約2~4週間でわかります。検査結果は次の4つのカテゴリに分類されます。
結果に応じて早期発見またはリスク軽減のための医療管理が提案されます。
医療管理にはスクリーニング強化、リスク軽減手術、場合によってはリスク軽減のための薬剤投与が含まれます。
推奨されるスクリーニング検査としてはMRI、マンモグラム、超音波、内視鏡検査、生検などが挙げられます。
通常、結果が陽性または病的変異疑いだった場合、ほとんどは、親族(親、兄弟、及び子供)は50%の確率で同じ変異を持っています。
これらのほとんどの遺伝子は、病原性または病原性疑いの変異を継承するすべての人々が癌や腫瘍を発症する訳ではありませんが、一般人口集団よりも機会が増えることをご承知おきください。
場合によっては、特定の遺伝子が常染色劣性条件と関連している場合もあります。
陽性結果の知識は、患者、医療提供者、ご家族に貴重な情報を提供し、リスクを軽減し、早期発見を改善します。
また、ご家族が検査を受けることが適切であるかもしれませんし、そうすることで、癌や腫瘍のリスクをより正確に予測することができます。
網羅的癌感受性検査を受けた場合でも、さまざまな種類の癌があり、将来において癌を発生する可能性があります。
ほとんどの場合は、癌のリスクはテスト結果が陰性であった一般人口集団よりも大きくなるとは考えられていません。
中等度リスクまたは新リスク遺伝子と記述されている場合、結果の解釈が制限されることがあります。
たとえ結果が陰性であっても、家族性腫瘍に関連する他の遺伝子や、または最初の検査で検出されなかった遺伝子領域が存在することがあります。
遺伝子専門家または他の医療提供者が、さらなる遺伝子検査が必要と判断することがあります。
240,000円(税込 264,000円)
料金は予告なく、変更になる場合がございます。
詳しくはスタッフにお問い合わせください。
BRCA検査には予約が必要です。
詳しくはスタッフまでお問い合わせください。
分析される46の遺伝子は、高リスク、中リスク、及び新リスクから構成される3つの主要グループに分類されます。
・高リスク遺伝子
高リスク遺伝子に病的な変異が認められた方では、一般人口集団と比較してリスクが4倍以上高くなります。
高リスク遺伝子に突然変異を有する方は、若年で癌や腫瘍を発症する、あるいは生涯にわたって複数の癌を発症するリスクが高くなる可能性があります。
高リスク遺伝子には、BRCA1、BRCA2(BRCA関連の乳癌あるいは卵巣癌症候群); CDH1 (遺伝性びまん性胃がん症候群) ; EPCAM、MLH1、MSH2、MSH6、PMS2(リンチ症候群); PALB2; PTEN(カウデン症候群を含むPTENハマトーマ腫瘍症候群); TP53(Li-Fraumeni症候群)が含まれます。
図1:高リスク遺伝子に病原性の変異があった場合の乳癌及び卵巣癌の生涯リスク
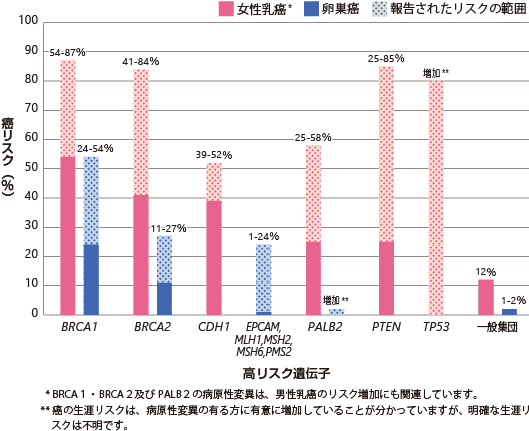
出典: がん治療・癌の最新情報 | リファレンス「BRCA1、BRCA2遺伝子:がんリスクと遺伝子検査」 より
・中等度リスク遺伝子
中等度リスク遺伝子に突然変異を有する方は、一般人口集団と比較して、生涯における癌を発症するリスクが2〜4倍高くなります。
・新リスク遺伝子
癌リスクと関連がある新リスク遺伝子には、まだ十分に研究されていないにも関わらず同定されたものがあります。
網羅的癌パネルは、表1に加え次の遺伝子:APC、AXIN2、BMPR1A、CDK4、CDKN2A、MUTYH、POLD1、POLE、SCG5 / GREM1、SMAD4、STK11、VHLも検査します。
表1:遺伝性の乳癌及び卵巣癌に関連している遺伝子の、癌(腫瘍)の生涯リスク
| 遺伝子 | 癌(腫瘍)の生涯リスク | |
|---|---|---|
| 高リスク遺伝子 | BRCA1 | 女性乳房(57-87%)、卵巣(24-54%)、前立腺、男性乳房、すい臓、卵管、原発性腹膜、子宮内膜 |
| BRCA2 | 女性乳房(41-84%)、前立腺(20-34%)、卵巣(11-27%)、すい臓(5-7%)、男性乳房(4-7%)、黒色腫、卵管、原発性腹膜、子宮内膜 | |
| CDH1 | 胃癌(40-83%)、女性乳房(39-52%)、結腸 | |
|
EPCAM,
|
結腸直腸(11-80%)、子宮内膜(12-61%)、卵巣(1-24%)、胃(<1-20%)、尿路(1-10%)、すい臓、胆道、小腸、脳、皮脂腺腫 (腫瘍スペクトルはリンチ症候群の代表である:MSH6, PMS2, EPCAMの病原性変異体との特定の癌の関連性に関するデータは限られている) |
|
| PALB2 | 女性乳房(25-58%)、男性乳房、すい臓、卵巣 | |
| PTEN | 女性乳房(25-85%)、甲状腺(3-38%)、子宮内膜(5-28%)、結腸、腎臓、黒色腫、胃腸ポリープ | |
| TP53 |
女性乳房、骨肉腫及び軟組織、脳、血液悪性疾患、副腎皮質癌など; 癌の全体的なリスク:女性ではほぼ100%、男性では73% |
|
| 中等度リスク遺伝子 | ATM | 女性乳房、結腸、すい臓 |
| BRIP1 | 卵巣、女性乳房 | |
| CHEK2 | 女性乳房、男性乳房、結腸、前立腺、甲状腺、子宮内膜、卵巣 | |
| RAD51C | 卵巣、女性乳房 | |
| RAD51D | 卵巣、女性乳房 | |
| 新リスク遺伝子 | BARD1 | 女性乳房、卵巣 |
| FANCC | 女性乳房 | |
| NBN | 女性乳房、黒色腫、非ホジキンリンパ腫 | |