
当サージセンターでは、不妊治療を目的とした手術や妊孕性温存を目的とした術式を行っています。
どんなに簡単な手術であったとしても、手術を前にされると不安をお持ちになられることと思います。
私たちは、手術をうけられる方に少しでも安心していただけるように充実した設備と態勢を整えながら、細やかな配慮をしています。
例えば、麻酔にも細心の注意を払います。
当サージセンターでは多くの手術を全身麻酔で行っています。
その際、短時間の手術ではラリンジアルマスクという特殊なチューブを使用することで、より侵襲の少ない方法で喉への負担を軽減しています。
また、硬膜外麻酔を併用することで、術中だけではなく術後の痛みも徹底的にブロックするようにしています。
より安全で、より確実に手術ができるように、そして、手術をうけられる患者様の信頼にお応えできるように私たちは日夜、努力を重ねています。
当院では、不妊症を中心に、妊娠年齢期の婦人科疾患を中心に診療をしています。
このため、子宮や卵巣の手術をするにあたって、特に次の点に注意しています。
たとえば、子宮筋腫の手術にも、子宮全摘といって子宮を全部とってしまう方法と、核出といって筋腫の部分だけをとって子宮を残す方法があります。
卵巣のう腫も、同じです。卵巣を摘出する方法と、のう腫の部分だけをとる方法があります。
これから妊娠をしなければならない方に、子宮を残すのは当然としても、卵巣は左右2つあるので、片方をとってしまっても良さそうに思えます。
しかし、すこしでもたくさんの卵巣実質を残しておいた方がよいのです。
また、腹腔鏡手術(ラパロスコープ)や子宮鏡下手術(レゼクトスコープ)など、最新の手術手技も行っています。
しかし、たとえば腹腔鏡 (ラパロスコープ)で手術するから、最善というわけではありません。
本当に意味があるのかを、良く検討する必要があります。
わかりやすい例をあげると、腹腔鏡なら手術の傷跡が小さいといいます。
確かに、そのとおりです。しかし、子宮筋腫を核出して妊娠すれば、陣痛で子宮が破れるのをふせぐために帝王切開で出産になります。帝王切開は、赤ちゃんを出すために大きく切らないといけません。
どのような場合に、どのような手術を行うべきなのかは、慎重に検討する必要があります。
当院では、手術を行う場合には、まず、医師陣によるカンファレンスを行います。
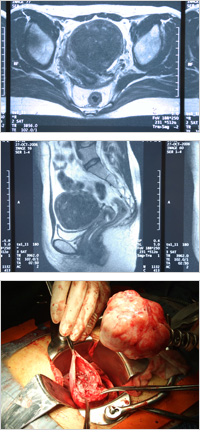
MRI などの検査結果をもとに、筋腫の部位、数、子宮内膜や血管との位置関係、術式ごとのリスクとメリットなど、いろいろな角度から検討します。
そして、それらの結果を踏まえて、どのような方法をとるのがベストな方法なのかを、カウンセリングでご提案します。
*合併症がある場合や、他の診療科の協力が必要な場合などは、総合病院をおすすめしています。
*まずは、お問い合わせください。
子宮筋腫は、30歳以上の女性の20~30%にあるといわれる頻度の高い病気で、近年ライフスタイルの変化により増えているといわれています。
子宮にできる良性の腫瘍で、発育には女性ホルモンのエストロゲンが関係しているといわれています。
原因ははっきりわかっていません。
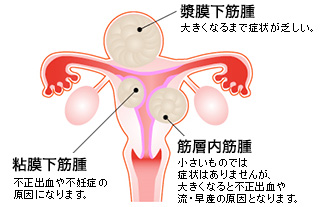
子宮筋腫の場合3通りのパターンがあります。
①漿膜下筋腫:外側に発育(2割)
②筋層内筋腫:筋層内に発育(7割)
③粘膜下筋腫:子宮内膜直下に発育(1割)
不妊症と一番関連があるのは ③粘膜下筋腫です。
子宮腔内に筋腫が突出することにより、着床に影響を与えていると考えられます。
また内膜が血流障害を受け、そのことによって子宮内膜が薄くなる原因の一つとも考えられています。
①月経過多
②不正出血
③月経困難症(月経痛)
④不妊、流産、早産
その他周辺臓器への圧迫症状として、腰痛、便秘、頻尿、排尿障害、尿閉があります。
問診、内診のほか下記の方法を用いて診断します。
①超音波(一番簡単に外来でできる検査です。筋腫のだいたいの位置や大きさが把握できます)
②MRI(具体的に筋腫の大きさ、個数、場所、筋腫の状態など多岐にわたり判断できる検査です)
③ソノヒステログラフィー(子宮内腔に水をいれ、子宮内を膨らませ、同時に超音波検査を行います。そうすると子宮内腔へ突出した筋腫が水の中に浮かびあがってきます。筋腫の内腔への突出具合が確認できます。それにより手術をすべきか、どのような手術が選択されればいいのかの判断材料になります。)
④子宮鏡(実際に小さなカメラで子宮の内腔を観察し、内腔への突出や変形の有無を確認できます)
子宮筋腫核出術
子宮筋腫の手術は当院では、主に不妊治療中の患者様が受けられています。
筋腫核出術後の患者様は次回妊娠時、帝王切開になること多く、その点を考慮し、かつ安全で確実な手術を行うため開腹術で手術を行っています。
さらに、手術創を愛護的に扱い、手術創は縦切開でなるべく小さくするように努めています。(体型などの条件によりますが、具体的には7~8cmくらいの切開創になります。)
粘膜下筋腫については、その大きさと形状により対応しています。
しかし、出血が多くなるタイプの筋腫については、より重症な患者様の全身管理のできる総合病院への受診を勧めています。
①漿膜下筋腫の場合
症状がないことが多いため、手術の対象になってこないことが多いです。
ただし、大きくなって、腰痛、便秘、頻尿、排尿障害、尿閉等の症状が出てくる場合や、まれではありますが、頸捻転などで痛みをともなう場合は手術が必要です。
②筋層内筋腫の場合
妊娠を希望しているので子宮を残して筋腫のみを取り除く子宮筋腫核出術が科学的根拠に基づいた治療法です。
術式は開腹手術と腹腔鏡手術があります。
ただし、腹腔鏡手術の場合は、すべての筋腫を摘出することは難しく、残存してしまう可能性が開腹手術より高くなります。
③粘膜下筋腫の場合
開腹をせず、経腟的に子宮鏡下に筋腫を摘出する事が可能です。
ただサイズが大きい場合や筋腫が筋層内に入り込んでいるような場合は子宮鏡だけでは取り除けないので腹腔鏡と合同で行う事もあります。
筋腫の直径が3~5センチ以下、突出率50%以上、被覆正常筋層厚5mm以上が子宮鏡下子宮筋腫核出術の適応基準となります。
つまり子宮鏡下子宮筋腫核出術の適応決定には正確な診断が必要と言えます。
不妊症と一番関連があるのは粘膜下筋腫です。
子宮腔内に筋腫が突出することにより、着床に影響を与えていると考えられています。
また筋層内筋腫、多発筋腫の方は直接的に原因とはならない場合が多いですが、子宮内腔に変形をきたし、着床障害の可能性がある場合や子宮内膜の血流障害(内膜の菲薄化)、pick up障害などの可能性があると不妊原因になりうることもありますので、妊娠にいたらなければ、手術をお勧めしています。
前述のような症状(月経過多、不正出血、月経困難症など)をもっておられ、日常生活に支障をきたしておられる方は手術を選択肢の一つをしてご提案させていただいております。
子宮内膜症は月経痛をはじめとする疼痛と不妊を主症状とする疾患であり、近年、その増加が指摘されています。
性成熟期女性の約10%が罹患しているともいわれています。
また、高齢化と少子化にとって、不妊症と少産はもっとも深刻な問題です。子宮内膜症はまさに現代女性のQuality of Lifeを著しく失う疾患であるとも言えます。
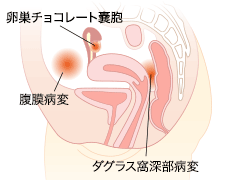
具体的には、子宮内膜組織(月経で剥がれおちてくる部分)が子宮内腔以外に発生増殖し、さらに浸潤して周囲組織と強固な癒着を形成していく病気です。
代表的な病変として、卵巣にできる卵巣チョコレート嚢胞(chocolate cyst)があります。
卵巣内部にチョコレート様の茶色の液体が貯留します。
そのほか、腹膜病変(peritoneal lesion)、ダグラス窩深部病変(rect-vaginal endometriosis)などがあります。
月経困難症(月経痛)、過多月経、排便痛、性交痛などが主要な症状です。
子宮内膜症では特に、月経の時に激しい下腹部痛や腰痛が起こり、月経が繰り返されるたびにだんだんひどくなるという特徴があります。
癒着が進行すると月経以外のときでも下腹部が痛みます。
問診、内診、超音波、MRI、CT、血液検査(腫瘍マーカー)などによる検査を行います。
子宮内膜症手術
子宮内膜症はその目的により、処置が変わります。
月経痛が強い場合、診断のための腹腔鏡を行うことがあります。
その際、軽度の子宮内膜症所見があれば、処置を行います。
また、不妊症と関連している場合は、卵巣機能を温存するために、基本的にチョコレートのう胞のアルコール固定を行っています。
癒着が強い方は、開腹術でのアルコール固定とのう胞の開放をしています。ただし、再発率はほぼ100%と高いです。
癒着等による疼痛除去を目的にする場合、子宮内膜症の根治術を行う必要があります。
通常、子宮全摘術および両側付属器等の病巣切除になりますが、当院では行っていません。
子宮内膜症の手術は外科や泌尿器科と協力しながらする場合も多く当院では対応できていません。
まず、早くに不妊治療のstep upをお勧めします。
それでもなかなか妊娠に至らない、あるいは内膜症の明らかな病変がある方は手術も考慮にいれます。
ただ、手術することにより、卵巣機能の低下を招くおそれがあるため、手術をするかは慎重に対応しております。
薬物療法、手術療法があります。状態やご希望に合わせて、治療方法を決めていきたいと思っております。
卵管水腫とは卵管粘膜の癒着や卵管腔の閉塞が起こり、卵管腔に分泌液が貯留し、ソーセージ状に膨れ上がる病態のことです。
卵管水腫は不妊症の原因の一つとなり、卵管内に溜まった分泌液が子宮内に流入して着床障害をもたらしたり、受精卵の発育阻害をきたすといわれています。
原因は、卵管が細菌などに感染して炎症を起こしたり、過去に行われた開腹手術の影響で起こることがあります。
クラミジア感染症などの性感染症は、卵管に炎症を起こす原因として注目されています。
また、子宮内膜症も卵管周囲に癒着が生じると卵管閉塞の原因となります。
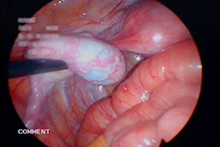
発熱、下腹痛、膿性の帯下(おりもの)など。特に症状のない方もいます。
問診、超音波、子宮卵管造影検査、MRI
卵管水腫切除
卵管水腫は、不妊特に着床の障害になるため、体外受精などの生殖補助医療を受けられている方については、卵管の切除を勧めています。
手術は腹腔鏡下手術で行います。
癒着や卵管の炎症の強い方については、術後の腹膜炎の可能性を少しでも下げるために開腹術で行います。
卵管性不妊の原因となるので、手術で切除することにより、着床障害や発育障害を改善していくことができると考えます。
発熱、下腹痛の原因であれば、抗生物質投与行います。
よくなれば、一旦はいいのですが、 慢性化することが約1/4に認められます。
よって、腹腔鏡や開腹手術にて病巣を取り除くことも考える必要があります。
卵巣の良性腫瘍です。
卵巣には良性、境界悪性、悪性腫瘍が存在します。
実際、画像や腫瘍マーカーなどから、それがどれに分類されるか予想しますが、最終的には腫瘍を摘出し、病理検査の結果で判断します。
代表的な卵巣良性腫瘍として、成熟嚢胞性奇形種(髪の毛や脂肪組織、皮膚、歯などが含まれる腫瘍です)、漿液性嚢胞腺腫(内部がさらさらの液体のもの)が高頻度にみられます。
また、機能性嚢胞といって、ホルモンの影響でみられる類腫瘍があり、これは時間が経過すると消失していくもので、鑑別が必要です。
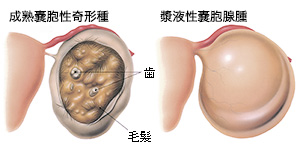
初期の段階では、自覚症状はほとんどありません。
進行し、嚢腫が肥大してくると、外から触れて気づいたり、腹痛や腰痛、頻尿や便秘などが生じます。
また嚢腫がある程度の大きさなると、卵巣の根元が回転してねじれてしまう危険な「茎捻転」を起こすことがあり、激痛が生じることでわかる場合もあります。
問診、内診、超音波、MRI、CT、血液検査(腫瘍マーカー)などで総合的に判断していきます。
卵巣の良性の腫瘍(正確には術後の病理診断で確定されるため、非常に良性の可能性が高い腫瘍)については、その位置とサイズにより、腹腔鏡下手術か開腹術を行っています。
当院の腹腔鏡下手術は基本的に体外法で行います。
体内法の場合処置中の腫瘍の損傷により腹腔内に内容物が飛散して、腹膜炎を起こす可能性があるからです。
もちろん十分な洗浄をすれば問題ないことが多いのですが、ドレーンの留置(腹腔内の水等を排液し、炎症を抑える処置)が必要となります。
そのため、より安全を考慮して体外法で行っています。
ただし、体内法に比べて、1ヶ所1~2cm程度切開創が大きくなります。
開腹術の場合も子宮筋腫核出術同様、創を愛護的に扱い、なるべく小さい創で行っています。
手術時の条件によりますが、縦切開で4~5cm行っています。
この創であれば、腹腔鏡の手術と比べてもあまり大きな違いはありません。
腹腔鏡手術(ラパロ)
嚢胞サイズが6cm未満であれば、経過をみる場合もありますが、位置や嚢腫の種類に応じて手術を考えたほうがよい場合がありますので、十分に検討し、患者様とも相談しながら決めていきます。
嚢腫サイズが6cm以上であれば、あるいは増大傾向なら無症状でも手術がよいと考えます。
6cm未満でも、茎捻転や破裂を疑うようなことがあれば、手術をお勧めします。
子宮内膜表面から限局性に突出した内膜腺と間質からなる良性疾患であります。
40-50歳代に好発し、約20-30%が多発性です。
生殖年齢においては不妊の一因と考えられています。
ホルモン補充療法や乳がんの治療薬であるタモキシフェン使用例において発生することが多く、間質のホルモン受容体の発現低下がポリープ形成の原因であると考えられています。
不正性器出血や月経過多が見られます。放置すると貧血症状が出現することもあります。
問診、超音波、ソノヒステログラフィー、MRI、子宮鏡
子宮内膜ポリープ
子宮内膜ポリープは、着床障害にある場合があります。
当院では、超音波で確認できるような内膜ポリープのある方について、ヒステロファイバースコープ等で確認後、手術を行っています。
とくに、体外受精などのARTの治療はいられる方については、子宮鏡下での内膜ポリープ切除を積極的に勧めています。
子宮鏡下手術(レゼクト)
着床障害の原因でもあるので積極的に手術をしています。
不正性器出血や月経過多などの症状がある方、悪性疾患の可能性がある場合は確定診断と治療のため、手術が適応となります。
無精子症の方については、精巣から精子を回収するTESE(精巣内精子採取術)を行っています。
詳しくは、
男性不妊の特集ページ
を参考にしてください。
腹腔鏡で行う場合と経腟(腟からのアプローチ)で行っています
その他の小手術も行っています。
当院には麻酔科標榜医(田口早桐医師 2001年4月9日 厚生労働大臣認可)が在籍しています。
全身麻酔時には気管への障害軽減のため、ラリンゲルマスクを用いることが多いです。
また、希望がある方には、硬膜外麻酔を行い術後の疼痛コントロールをしています。
手術は準備をし、より安全に行うように努めて行っています。
しかし、刃物を人体に向けることは、非常に危険な行為です。
手術時にトラブルになることは、ほとんどないのですが、やはり一定の確率で予測されないことが起こります。
そのなかでも、比較的起こりやすいことは、周囲臓器の損傷、術後の再出血、感染、深部静脈血栓症、麻酔の副作用などです。
周囲臓器の損傷については、癒着等がある場合に起こりやすく、腸、膀胱、尿管、血管を損傷することがあります。
術後の再出血については、止血部分のかさぶたがはずれたり、血管を止めていた糸が刺激で外れたりすることにより起こります。
手術創のある部分は細菌に対して弱く、皮膚や腸の常在菌の感染により起こることが多いですが、もともと、卵管炎や子宮内膜症のある方や卵巣のう腫の破裂のある方はより起こりやすいです。
深部静脈血栓症は、静脈中に血栓(血の塊)をつくりそれが肺や心臓などに飛んで、臓器障害を起こします。
頻度は低いですが、致死率の高い反応のため、当院ではその発生確率を下げる処置(弾性ストッキングの着用)を行っています。
麻酔の合併症については、薬の反応によるものや脊椎麻酔や硬膜外麻酔時にきつい頭痛を起こすことがあります。
腹腔鏡の手術では操作範囲が限られるため、開腹術よりやや合併症のおきやすい傾向にあります。
その場合は、安全のため躊躇せず開腹術に移行します。合併症が当院での対応が難しい場合、搬送させていただくことがあります。
合併症といえないかも知れませんが、手術後には傷が治癒するまで、一定期間痛みがあります。
痛みは、傷の回復とともに減少していきます。
以前に比べ手術処置の改善やさまざまな薬ができ改善してきていますが、それでも痛みを消し去ることはできません。
術後1日目は少し我慢が必要なことがあります。
以前にくらべ、術後の入院期間が短くなっています。
手術手技の向上や手術材料の改善などが大きいのですが、傷が治るまでは一定期間かかります。
トラブルがなかった術後で卵巣のう腫手術の方は退院後1~2週間はゆっくり過ごすことが必要です。
筋腫核出術の患者様は退院後2~3週間ゆっくり過ごすことが必要です。
また、筋腫核出後の方については、妊娠許可までの時間は通常6ヶ月間です。
オーク住吉産婦人科では手術後の回復期にも、充実した環境で、心身ともにお寛ぎいただけるように配慮しています。
バストイレ、冷蔵庫を完備した個室では、付き添いやお見舞いの方も24時間出入りが可能です。
また、付き添いの方のエキストラベッドもオプションでご用意できますので、ナースステーションまでお申し付けください。
付き添い、お見舞いの方もご利用いただける4階レストラン「 ルミエール 」では、喫茶・軽食をご用意しております。是非、ご利用ください。

