
脳の下部にある「下垂体」の不具合により、性ホルモンがうまく分泌されないために生じる病気で、割合としては多くありませんが、男性不妊症の原因にもなります。
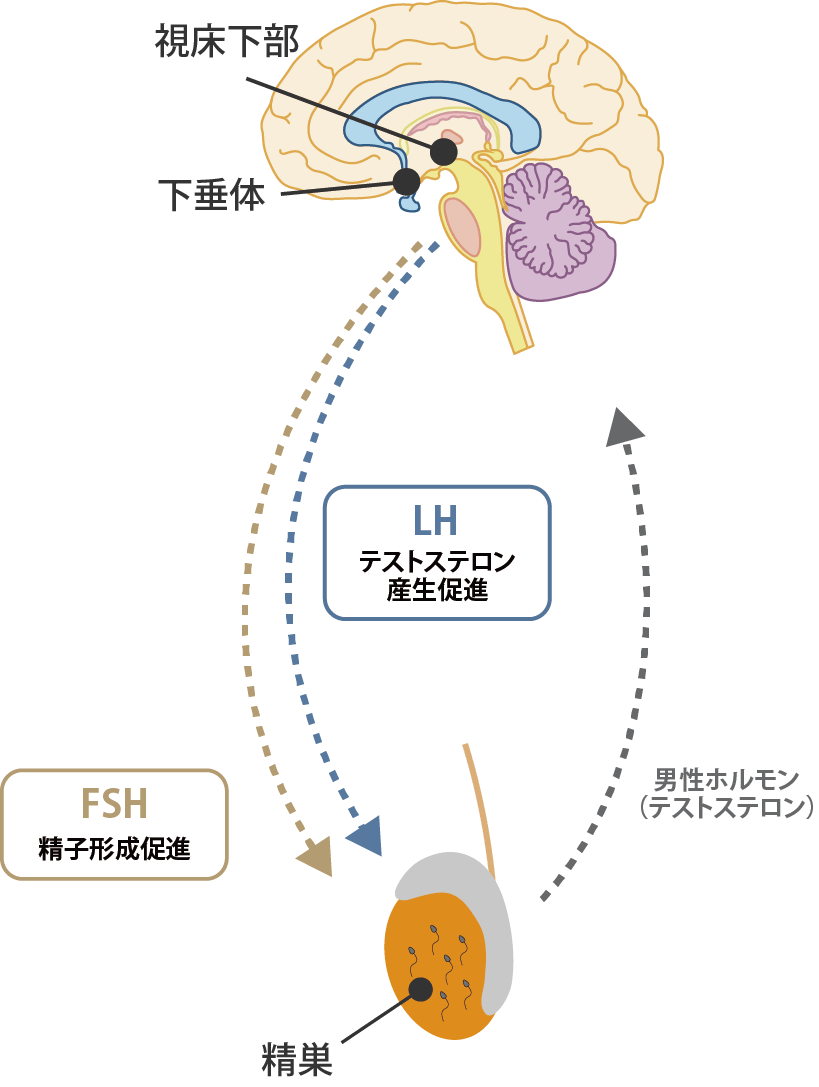
精巣の中で精子が作られたり、男性ホルモンが分泌されますが、その精巣の働きをコントロールしているのは脳の下垂体のホルモンです。
下垂体前葉からは、以下の2つのホルモンが分泌されて、精巣に命令を出しています。
これらのホルモンが不足すると、精巣の機能が低下するために、男性ホルモンが低下したり、精子が作られなくなることがあります。
ホルモン値に異常があるか診断するために、血液検査や精巣を刺激して、精子や男性ホルモンを作り出すホルモンであるLHやFSHだけでなく、他の下垂体ホルモン(プロラクチン:PRL、成長ホルモン:GH、甲状腺ホルモン:TSH、副腎皮質刺激ホルモン:ACTH)を測定します。
他のホルモンが低下している場合は、それらを補充するための治療も必要となります。
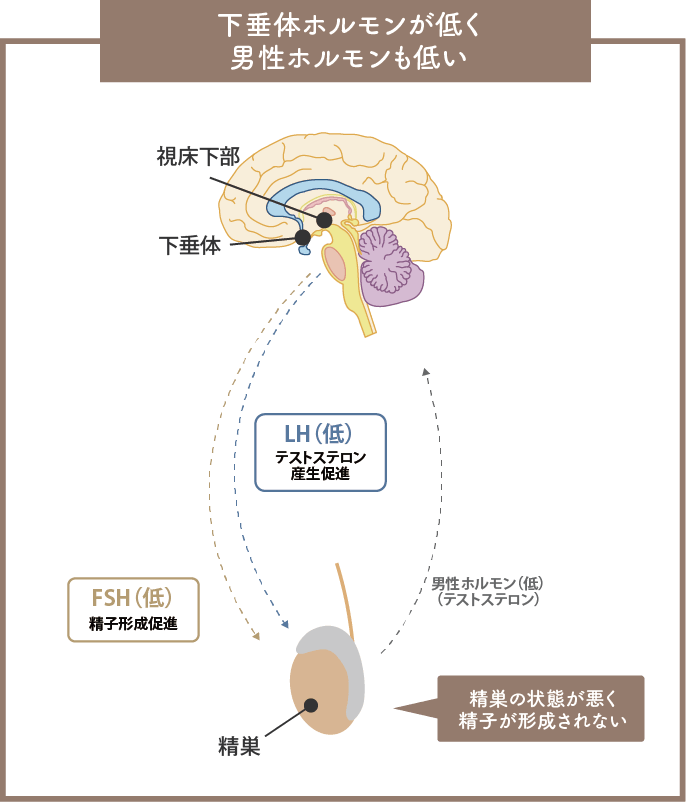
テストステロンが低い値の場合、低ゴナドトロピン性性腺機能低下症です。
下垂体という脳の一部の機能が低下しているために、精巣の状態が悪く、精子が形成されない状態です。
一定期間ホルモン注射をすることにより、精子の改善を認めます。公費負担があります。
テストステロンが正常な場合は、副腎の異常が疑われます。
その場合は、泌尿器科での診察が必要になります。
精巣内の細胞の状態が悪く、テストステロンが分泌されず、精子も形成されない状態です。
原因は様々ですが、この場合、精液中に精子が存在しないか、あったとしても、非常に少ないことが多いです。
精液中に精子を認める場合は、体外受精で顕微授精を行います。
精液中に精子を認めない場合は、
MD‐TESE(顕微鏡下精巣内精子採取術)
で直接精巣内の精子を確認します。
また、病理検査で、精子を作る細胞(セルトリ細胞や精子細胞)の確認が必要です。

PRL(プロラクチン)が多く産生されると視床下部からのGnRH(性腺刺激ホルモン放出ホルモン)の分泌が抑制され、その結果下垂体からのホルモン(FSH,LH)の分泌抑制、およびテストステロン(主に精巣から)の分泌が抑制されます。
これにより、精子の質の低下や精子形成がされない状態になります。
PRLが高くなる要因としては、下垂体腫瘍や薬の内服具合により増加するとされています。
ある程度値が高い場合は、さらに脳の検査が必要です。